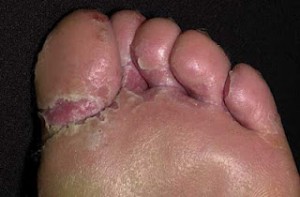
La tinea pedis o “piede d’atleta” è un’infezione fungina contagiosa che colpisce i piedi di circa il 15-20% della popolazione.
 In confronto con gli individui sani, i soggetti affetti da diabete presentano un rischio maggiore di sviluppare infezioni fungine. Inoltre, essi sono più inclini a essere affetti da complicazioni, quali le infezioni batteriche secondarie, le ulcere del piede, l’onicomicosi, la paronichia, la cellulite, l’osteomielite, la cancrena e l’amputazione degli arti inferiori.
In confronto con gli individui sani, i soggetti affetti da diabete presentano un rischio maggiore di sviluppare infezioni fungine. Inoltre, essi sono più inclini a essere affetti da complicazioni, quali le infezioni batteriche secondarie, le ulcere del piede, l’onicomicosi, la paronichia, la cellulite, l’osteomielite, la cancrena e l’amputazione degli arti inferiori.
Il trattamento sicuro ed efficace del piede d’atleta è dunque indispensabile per tutti coloro che soffrono di diabete.
Il piede d’atleta si presenta generalmente con una sorta di squame bianco-rossastre pruriginose sulla pelle dello spazio interdigitale e/o sulla pianta del piede. Spesso, ma non sempre, l’infezione si accompagna a onicomicosi con ripercussioni sull’unghia, generalmente dell’alluce, in termini di ispessimento, aumento di fragilità e assunzione di colorazione giallastra. Poiché queste condizioni sono contagiose, in assenza di trattamento adeguato, l’infezione si può estendere a entrambi i piedi interessando, in ultima analisi, anche tutte le unghie delle dita.
Sebbene il piede d’atleta possa essere scomodo e sgradevole esteticamente, difficilmente esso è causa di problematiche serie negli individui sani. Le ripercussioni più frequenti consistono nella formazione di ulcere derivanti dallo sviluppo di fessure nella pelle della pianta del piede e/o negli spazi interdigitali.
L’onicomicosi, d’altro canto, può condurre allo sviluppo di ulcere al piede mediante la perforazione della pelle causata da un pezzo di unghia indebolita ma nel contempo affilata, ovvero dalla ripercussione vascolare derivante dall’aumento della pressione sub ungueale ingenerata dall’unghia patologicamente ingrandita.
In entrambi i casi, le ferite rappresentano una vera e propria porta d’ingresso per gli agenti patogeni, che a loro volta possono essere responsabili di ulteriori complicazioni.
Sia nel caso del piede d’atleta, sia nel caso dell’onicomicosi, i farmaci più efficaci sono la terbinafina e l’itraconazolo. Un rimedio naturale che ha dimostrato grande efficacia è invece l’olio di melaleuca alternifolia (tea tree oil).
Ma sebbene le osservazioni su gruppi di pazienti sani rivestono certamente una determinata importanza, non è corretto estrapolare le risultanze di questi studi sui soggetti diabetici. Costoro sono infatti più resistenti ai regimi di trattamento con antifungini a causa degli elevati livelli di glucosio nel sangue e alla incapacità di mantenere i propri piedi costantemente puliti e asciutti (ciò a causa dell’obesità e della retinopatia); favorendo così la proliferazione della micosi. Inoltre, i soggetti diabetici tendono ad assumere numerosi farmaci alcuni dei quali, spesso, interagiscono con gli antifungini. La prescrizione deve quindi prevedere un attento esame di tali interazioni.
Tenute in debito conto le potenziali interazioni tra farmaci da un lato e i potenziali effetti collaterali di terbinafina e itraconazolo dall’altro, il trattamento topico talvolta si preferisce, nei soggetti diabetici, al trattamento orale con antimicotici.
Poiché gli unguenti per uso topico agiscono localmente, avendo peraltro un assorbimento sistemico piuttosto basso (che minimizza i rischi di metabolizzazione), il rischio di effetti collaterali è grandemente contenuto.
Ma un altro beneficio della terapia topica è dato dal fatto che gli agenti per uso topico hanno un ampio spettro di proprietà antimicrobiche e la ricerca ne ha dimostrato l’efficacia contro i dermatofiti, i lieviti e le muffe non dermatofite.
La migliore cura però, come spesso si suol dire, è la prevenzione, e questo assunto è particolarmente vero per i pazienti affetti da diabete.
Poiché il piede d’atleta è contagioso, si diffonde per contatto diretto e tende a prosperare in ambienti umidi e bui, ci si dovrebbe preoccupare di mantenere i piedi ben puliti e asciutti, evitando del tutto di entrare in contatto con i microrganismi responsabili dell’infezione.
Suggerimenti per la prevenzione del piede d’atleta
Riepilogando, i seguenti suggerimenti sono utili per la prevenzione del piede d’atleta:
- Dopo un bagno o una doccia, asciugarsi meticolosamente i piedi;
- Indossare calze pulite e ben assorbenti in fibra naturale, quale il cotone ad esempio, e cambiarle immediatamente, anche più volte al giorno, se i piedi dovessero sudare o comunque diventare umidi;
- Mantenere le scarpe asciutte. Ci sono diversi metodi per raggiungere questo obbiettivo: ad esempio si possono rimuovere le solette durante la notte di modo tale che esse possano asciugarsi oppure si possono alternare spesso le scarpe per consentir loro di asciugarsi adeguatamente per un giorno o due;
- Evitare il contatto diretto con gli agenti micotici. Indossare dunque sandali negli spogliatoi pubblici e nelle aree destinate al nuoto.
- Non indossare mai scarpe che non siano le proprie, soprattutto quando si è consapevoli che il proprietario della scarpa è affetto da piede d’atleta;
- Elevati livelli di glucosio nel sangue favoriscono lo sviluppo del piede d’atleta. Un esame periodico del sangue può essere senza dubbio d’ausilio per il regolare controllo della glicemia.